

Overschrijding van de planning, inadequate sturingsinformatie, gebrekkige discipline en een onprofessionele verbetercultuur: het managen van een operatiekamercomplex (OKC) is een ware beproeving. Wij beschrijven hier hoe de zogenoemde TIPUO-planningsfilosofie u in zeven stappen naar de ideale operatieplanning brengt. En daarmee bereikt u meteen een optimale OK-cultuur.
Als de sfeer is om te snijden, is er geen sfeer om te snijden
De dagelijkse onzekerheden over het verloop van een OK-dag cultiveren de vaak emotionele dialoog tussen operateurs en managers. Aan de ene kant gaat het over veiligheid en kwaliteit van zorg en aan de andere over inzet en capaciteit. Een gevaarlijke situatie, leerden Haagse orthopeden ons: ‘Als de sfeer is om te snijden, is er geen sfeer om te snijden’. Met dit in ons achterhoofd, en vanuit onze expertise en ervaring, ontwikkelden we een filosofie waarin productie en cultuur op het OKC in samenhang zijn geborgd.
De kernwaarden van het ziekenhuis en het OKC zijn bepalend voor de keuzes die het OKC-management maakt. Maak daarom een gedetailleerde beschrijving van deze kernwaarden en leg uit hoe ze zichtbaar worden in de praktijk.
Beschrijf naast de kernwaarden ook de afspraken over en definities van essentiële begrippen als dagstart, dageinde, lunch, OK- bezetting en productie. Maak van al deze informatie een helder en communiceerbaar overzicht. Bespreek dit overzicht met alle betrokkenen op het OKC en benoem alle regels met hun voor- en nadelen.
De kernwaarde efficiëntie heeft als uitvloeisel dat een patiënt 60 minuten op de holding wacht zodat bij het vrijkomen van de operatiekamer geen tijd verloren gaat. Zou de kernwaarde zijn: de patiënt centraal, dan wordt de patiënt in een vloeiende lijn vanaf de afdeling via de operatie tot aan de verkoeverafdeling gebracht. En daarbij is dezelfde medewerker het hele OK proces voor deze patiënt beschikbaar.
Maak overzichten van alle OK-gegevens (tijden, productie, kwaliteiten etc.) over het afgelopen jaar per vakgroep. Toets de uitkomsten aan de bevindingen uit stap 1. Bespreek de resultaten en effecten per specifieke operateur en aan de hand van patiëntkenmerken met de betrokkenen op het OKC. Begin met de operateurs. Zij zijn immers de meest bepalende factor.
We maakten dit overzicht bij negen vakgroepen in negen ziekenhuizen. Bij alle groepen vonden wij een te late dagstart (gemiddeld 13 minuten), een te vroeg dageinde (gemiddeld 18minuten) en te lange wisseltijden (gemiddeld 4 minuten langer dan gepland per wissel). Ook werd per operatie gemiddeld 16 minuten te veel gepland. Ten opzichte van de afspraken en definities die het ziekenhuis zelf had vastgelegd, vonden wij meer dan 50 minuten extra OK-tijd per dag beschikbaar.
Loop als planner of manager een paar dagen mee op het OKC. Zo ziet, ruikt en voelt u het verhaal áchter de cijfers. En meelopen biedt de mogelijkheid om direct vragen te stellen en feedback te krijgen of te geven.
Toen wij meekeken op het OKC hoorden we opmerkingen als: ‘Ach, deze operateur rijdt pas de 16e keer deze week naar de verkeerde locatie’; ‘Het is iedere ochtend een kat-en-muis-spel tussen anesthesioloog en operateur.’ ‘Van al onze overuren kun je makkelijk extra mensen inhuren.’ ‘Als ik het einde van de dag een uur over heb, waarom dan op die dag hard werken?’
En we zagen ook van alles. Operateurs die tijdens operaties (tegen afspraken in) oorbellen droegen, smartphones gebruikten, en eigen schoeisel droegen. Maar wat vooral opviel was de demotivatie. Medewerkers op verschillende OKC’s gaven aan dat aangereikte problemen door het management onvoldoende werden opgepakt. Het gevolg was dat betrokkenen op hun beurt met cynisme en nonchalance reageerden. Dat verontrustte ons. Want dit gedrag is strijdig met de gewenste professionele, veilige en open cultuur.
Veel OKC’s plannen vanuit historische data. En dat is niet optimaal, want u bent dan afhankelijk van de tijdregistratie door een beschikbare OK-assistent. Bovendien blijven foutief ingevoerde tijden in het systeem meetellen voor de volgende planning. En een databank kan geen inschatting maken van specifieke patiëntkenmerken zoals adipositasstatus en flexibiliteit die de operatietijd beïnvloeden. Daarom is een zorgvuldige afstemming met de verantwoordelijke operateur over elke operatie nodig.
Uit een data-analyse die wij maakten bij negen OKC’s blijkt dat dagelijks gemiddeld 100 minuten per operatiekamer niet ingevuld worden. Planners geven aan dat dit komt doordat ze een ‘veilige’ en ‘realistische’ inschatting willen maken en daarom opgegeven operatietijden naar boven afronden. Bovendien willen ze liever niet dat een dag langer duurt dan gepland, zodat medewerkers op tijd naar huis kunnen. De planningssoftware maakt het onmogelijk flexibel op specifieke patiëntkarakteristieken te reageren. Door risico-avers en star te plannen, zijn veel operaties ruim binnen de termijn klaar en staat de operatiekamer leeg. Deze werkwijze heeft grote consequenties voor patiënten (wachttijden), kwaliteit van zorg (gebrek aan scherpte) en financiën (rendementsverlies) van ziekenhuis en specialisten. Hierop ingrijpen heeft dus ook grote consequenties.
Ook bij een hoge bezettingsgraad kan sprake zijn van uitloop en wachttijd (zie afbeelding 1). Daarom levert de bezettingsgraad geen goede managementinformatie op. TIPUO doet dit wel. TIPUO staat voor Time-out, inleiden, positioneren, uitleiden, overtillen. Al deze tijden (rood gemarkeerd in afbeelding 2) zijn genormeerd per type ingreep en anesthesiologie. Ook de wisseltijd is een vast aantal minuten dat realistisch gemeten en vastgelegd is. De netto snijtijd is de enige variabele en afhankelijk van patiënt, operatie en operateur. En wordt bepaald door operateur.
De som van productieve OK-tijd noemen we benuttingstijd. Vanwege de nauwkeurigheid van de TIPUO-tijdsregistratie is een strakkere planning mogelijk. En is een hogere benuttingsgraad, bij een zelfde bezettingsgraad, realiseerbaar.
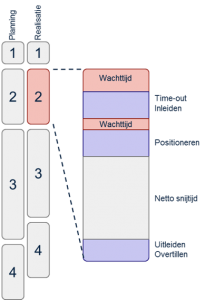
Afbeelding 1: TIPUO maakt verlies van operatietijd inzichtelijk
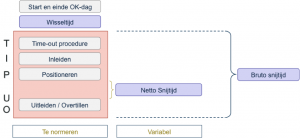
Afbeelding 2: TIPUO in beeld
Bespreek hoe u TIPUO gaat invoeren. Zorg in ieder geval dat u er eerst ervaring mee opdoet. Bereken bijvoorbeeld de TIPUO-onderdelen van de bruto snijtijd (zie afbeelding 2) en leg deze vast. En leg bij de planning de focus op de benuttingsgraad. Laat de planner en de operateur nauw samenwerken. De netto snijtijd varieert immers door specifieke patiëntkarakteristieken die de operateur aandraagt. Zorgvuldig samenwerken verbetert de kwaliteit van de planning én zorgt voor goede evaluatiemogelijkheden achteraf. Spreek betrokkenen vanuit de (eigen) kernwaarden aan op professionaliteit en de consequenties van verbeteringen.
De TIPUO-methodiek heeft alleen effect als er daadwerkelijk gestuurd wordt, dagelijks en op basis van feiten. Vaak blijkt uit de data-analyse en de observatiedagen dat naleving van afspraken en sturen op bestaande afspraken voor verbetering vatbaar is. Op onze vraag of dit sturen werkelijk gebeurt, is het antwoord vaak: ‘Dit doen we elke maand in het OK-bestuur’. Deze werkwijze is echter niet effectief omdat incidenten al vergeten of te talrijk zijn, direct betrokkenen vaak niet aan tafel zitten en de samenhang tussen incident en verbeteractie verloren gaat.
Evalueer daarom elke dag het operatiekamerproces met het gehele team de planning, misverstanden en successen. Dit kost minder dan 10 minuten per OK-programma. Organiseer voor grotere incidenten een specifieke bijeenkomst. De aansturing en cultuur zijn de verantwoordelijkheid van het volledige OKC-management. En toch, in een gezonde aanspreekcultuur geeft iedereen elkaar professionele feedback op basis van de kwalitatieve en kwantitatieve resultaten.
Ok-Planning volgens de TIPUO-filosofie liet bij negen vakgroepen in negen ziekenhuizen een verbeterpotentieel van meer dan 15 procent van de benuttingsgraad per operatiekamer per dag zien. Dit is gemiddeld één operatie per dag of zoveel minder inzet van capaciteit. Ofwel per jaar € 1.000.000 meer inkomsten of € 300.000 minder uitgaven. Wij vinden de kortere wachtlijst voor patiënten en de prettige en efficiënte sfeer het belangrijkste resultaat. Dit resultaat borgt u door te blijven sturen, leiderschap te tonen én successen te vieren.
Lees ook ons artikel over fundamentele keuzes voor bestuurders van ziekenhuizen of bekijk alle artikelen voor ziekenhuizen.